
Com s’esdevé en la major part de països desenvolupats, Catalunya està davant d’un repte colossal que requerirà de respostes diligents, pragmàtiques, transformadores i consensuades per part dels sistemes social i sanitari. Efectivament, ens trobem davant l’eclosió epidemiològica i demogràfica d’un grup de persones vulnerables, sovint amb dependència i amb problemes de salut crònics, algunes de les quals amb necessitats complexes d’atenció i necessitats pal·liatives (Busse et al, 2010).
Aquest repte té implicacions per a les polítiques, les organitzacions i els diferents sistemes, que necessitaran repensar-se per adaptar-se a aquest nou paradigma i donar una millor resposta a les necessitats de les persones i els costos d’atenció que se’n puguin derivar. Això implica de forma directa i simultània els sistemes de salut i de serveis socials, que necessàriament hauran d’incrementar la interacció, la coordinació i la cooperació.
Catalunya no es aliena a aquest esforç de millorar l’atenció a les persones des de la proposta de treballar de forma integrada salut i social. Des del 1986 en el desenvolupament del Pla Vida als anys s’ha posat a sobre de la taula la necessitat de tenir estratègies conjuntes de millora de l’atenció de determinats grups poblacionals especialment sensibles a la descoordinació existent entre els dos àmbits. Aquest esforç s’ha vist repetit al llarg dels darrers 30 anys en forma de lleis o programes interdepartamentals
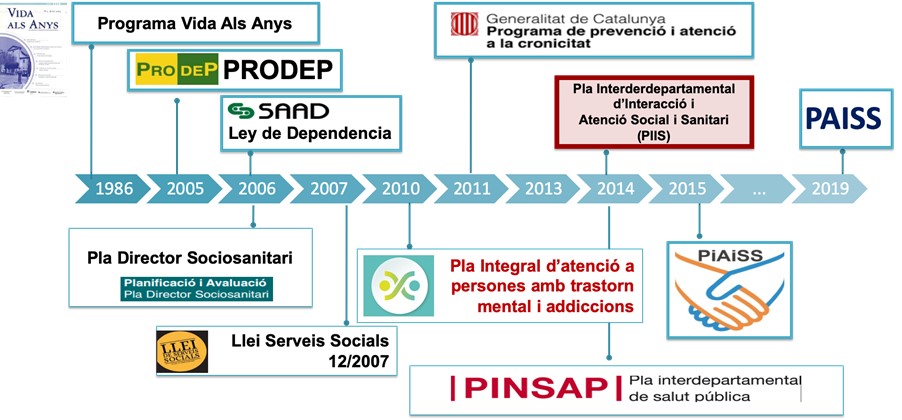
Figura 1. Projectes a Catalunya al voltant de l’atenció integrada al llarg dels anys.
Font: Contel i Santaeugènia
Però que es l’atenció integrada?
L’atenció integrada ha rebut una amplia diversitat de noms a la literatura científica dels darrers anys. Ha estat anomenada com integrated care, shared care, transmural care, disease management, coordinated care, collaborative care, comprehensive care o intermediate care (Ouwens et al, 2005). Potser la definició a l’actualitat més acceptada podria ser la de Kodner. Segons aquest autor tots els sistemes són, en certa mesura, unes estructures jeràrquiques compostes d’elements separats, però connectats entre si. Se suposa que aquests elements o components haurien de jugar papers complementaris per tal de dur a terme les seves tasques de forma conjunta. No obstant això, la divisió, la descentralització i l’especialització inherents a l’arquitectura d’aquestes organitzacions o sistemes interfereixen habitualment amb els objectius desitjables d’eficiència i qualitat. Per tant, el compliment dels objectius requereix de la cooperació i la col·laboració en i entre les diverses parts de l’organització o del sistema. En aquest sentit, la integració és l’adhesiu que uneix a l’entitat en conjunt, la que ha de permetre assolir objectius comuns i resultats òptims (Kodner 2006).
La integració és, per tant, un conjunt coherent de mètodes i models a nivell de finançament, organització, prestació de serveis i nivells clínics, dissenyats per crear la connectivitat, l’alineació i la col·laboració en i entre els diferents sectors d’un sistema o més sistemes a fi de millorar l’atenció i la cura de les persones. L’objectiu d’aquests mètodes o models és millorar la qualitat de l’atenció i la qualitat de vida, incrementar la satisfacció de la persona atesa i l’eficiència del sistema per a aquelles persones amb necessitats complexes, especialment de llarga durada, a través de múltiples serveis, proveïdors i escenaris. L’atenció integrada és el resultat d’aquests esforços multifacètics per promoure pràctiques col·laboratives en benefici d’aquests grups especials de pacients. Des de la perspectiva de la OMS, “integració” seria un concepte que reuneix les entrades, el lliurament, la gestió i l’organització dels serveis tant sanitaris com socials relacionats amb el diagnòstic, el tractament, l’atenció, la rehabilitació, la promoció de la salut i el benestar de la persona (Gröne et al, 2001; Baxter et al, 2018).
L’atenció integrada es una forma d’aportar valor a l’atenció de les persones, estaria doncs emmarcada entre les pràctiques del right care com molt bé explica el Dr Varela en el seu post. Així l’atenció integrada ha demostrat incrementar la sensació percebuda de qualitat d’atenció per part de la persona atesa, una millor satisfacció, menor consum de recursos d’internament (hospitalitzacions i urgències) tot i que encara queda força camí per recórrer sobre el cost efectivitat d’aquest tipus d’abordatge donat la poca homogeneïtat dels pacients o col·lectius de persones a la que es dedica aquest tipus d’atenció.
Alguns països avancen de forma més ràpida, per què?
El dia 26 de novembre de 2020 el NHS va publicar l’informe Integrating Care Next steps to building strong and effective integrated care systems across England en el que mostra l’estat actual del desenvolupament de l’atenció integrada social i sanitària arreu d’Anglaterra a partir del treball inicial fet amb els Kaiser Beacon Sites l’any 2003 i sobre tot en la ruta traçada a través dels compromisos i ambicions establerts en els documents NHS Long Term Plan (2019), Breaking Down Barriers to Better Health and Care (2019) i Designing ICSs in England (2019), i les recommendations to Government and Parliament for legislative change (2019). La qüestió rellevant, més enllà de la importància dels documents abans esmentats, és el fet que en el document anuncia el compromís de finalitzar la implementació de l’atenció integrada com a eix de l’abordatge de les necessitats (sanitàries i socials) de les persones a Anglaterra amb cobertura integral a tot el país abans de l’abril de 2022.
Trobar-se en un entorn VUCA afecta al desenvolupament de l’atenció integrada?
Catalunya es troba lluny de la situació d’implementació de l’atenció integrada tot i la llarga història d’intents de desenvolupar una estratègia d’atenció integrada en els darrers 30 anys. L’impacte enorme que està tenint la pandèmia de la COVID-19 en la societat a tots els àmbits (no només sanitari), la manca d’estabilitat política a Catalunya i Espanya i altres països (legislatures curtes, manca de visió conjunta o única del futur del sistema sanitari i/o dels serveis socials, l’heterogeni paper de l’administració local,…) impacta de forma directa en la planificació i reflexió de cap a on ha d’evolucionar l’atenció integrada social i sanitària en el nostre entorn.
Aquesta situació es denominada com a entorn VUCA, marcat per ser una situació d’alta volatilitat, d’elevada incertesa, amb complexitat i certa ambigüitat (Brown, 2003). És l’escenari ideal per desembocar en una paràlisi d’acció d’ambdós sistemes (el sanitari i el social) per la incapacitat de donar solució a algunes qüestions bàsiques com: quant sabem de la situació actual que vivim? En quina mesura podem anticipar el resultat de les nostres accions? Les accions o intervencions presses seran encertades o no? I més enllà d’això en aquest entorn, una resposta ens generarà un nou repte o problema?
És en aquest escenari on la planificació estratègica a llarg termini no s’adapta a aquests entorns actuals i es dilaten les respostes o accions esperant una situació molt més clara que pot o no arribar. En aquests entorns és necessari mantenir l’esforç i perseverança de forma continuada, cosa que altres països semblen tenir clar.
L’efecte dels sostres de vidre en el desenvolupament de l’atenció integrada a Catalunya i altres països
És en aquest entorn d’elevada inestabilitat on, a més, hi ha una sèrie de factors no tangibles (efecte sostre de vidre) que impacten negativament en el desenvolupament de l’atenció integrada a Catalunya:
(1) Co-creació i participació en el desenvolupament del model d’atenció integrada: Si considerem l’atenció integrada com una eina de millorar l’atenció a les persones, s’ha de fonamentar en una proposta feta a partir de com senten les persones que han de ser ateses o quines pràctiques els hi aporten més valor. Més enllà d’algunes iniciatives fetes a la pròpia administració sanitària o social, encara tenim molt de camí a recórrer en com garantir i estructurar la participació activa de la ciutadania, associacions, governs locals, professionals i proveïdors en la definició de models de futur en l’atenció integrada a Catalunya.
(2) Territori, governança i lideratge: Resulta determinant entendre el territori i els seus agents com un microsistema que assumeix de manera compartida la responsabilitat en els objectius de salut i benestar de la població, especialment en aquelles persones amb complexitat social i sanitària. La integració de l’atenció a nivell territorial, doncs, requereix de la subsidiarietat i la responsabilitat compartida entre els diferents agents que es fan càrrec de la governança en el territori i la resta de serveis que hi operen. En aquest sentit resulta absolutament determinant el paper del govern local, que està format pels ajuntaments, les mancomunitats, els consells comarcals i les diputacions provincials. Si bé les polítiques departamentals, especialment les dels departaments de treball, afers socials i famílies i el departament de salut, però en algunes circumstàncies també la d’altres departaments com els d’educació o habitatge, han de ser facilitadores de les dinàmiques integradores (marcs reguladors, planificació, compra, avaluació, sistemes d’informació, professionals i estimulació de la implementació territorial). És en els territoris on es concreten els projectes d’integració.
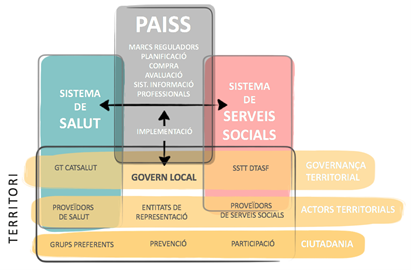
A Catalunya tot i les propostes fetes al llarg dels anys des dels diferents programes d’atenció integrada, es continua sense una visió clara de governança i lideratge territorial que fa que els projectes nascuts a territori des del lideratge dels professionals sanitaris i dels serveis socials a mode bottom-up s’esgotin per manca de visió, suport i acció des de les administracions (manca d’efecte top-down).
(3) Finançament, contractació i compra: Un dels elements cabdals per a la generació de canvis en l’entorn de la prestació assistencial és la modificació del sistema de contractació i compra, essent els indicadors de compra de base poblacional un element clau per afavorir els models territorials d’atenció integrada, així com els lideratges territorials i la innovació en els models d’atenció. A Catalunya, tradicionalment hi ha hagut un model de contractació i compra relacionats en els diferents àmbits d’atenció dins de Salut (Atenció Primària, Sociosanitària, Hospitalització d’aguts i Salut Mental) de manera específica.
Resulta clau, doncs, la combinació de models de contractació i compra específics de cada àmbit d’atenció amb un model que també estableixi fórmules innovadores de contractació que afavoreixin un model d’atenció integrada, especialment pel que fa al model d’atenció per persones en situació de complexitat. Això requerirà d’identificar bones pràctiques a nivell internacional en aquest àmbit i estimular experiències demostratives a nivell territorial (per exemple els bundled payments per persones en situació complexitat), que caldrà avaluar específicament i replicar, en cas de demostrar la seva efectivitat.
Donat que ha demostrat ser un dels millors antídots per combatre la fragmentació, i com no podria ser d’altra manera, el canvi dels models de pagament ha d’estar a l’horitzó de l’atenció integrada social i sanitària a Catalunya (Mate et al, 2014). Aquest enfocament és fonamental per a fomentar les experiències de bones pràctiques territorials, la seva avaluació, la comparació entre territoris i la potencial escalabilitat a altres àmbits.
(4) Avaluació, aprenentatge i innovació: el darrer sostre de vidre es la necessitat de desenvolupar marcs avaluatius de base poblacional que siguin comuns i transversals per les organitzacions i professionals que treballen en diferents àmbits d’atenció. Aquesta avaluació de resultats requereix d’un treball conjunt de tots ells amb l’objectiu de disposar d’un quadre de comandament únic. L’elecció dels indicadors s’ha de basar en els principis d’objectivitat, validesa, sensibilitat, especificitat i consens.
Ja sigui a partir d’ informes o bé a través d’un paquet comú i congruent d’indicadors, la informació obtinguda ha de permetre monitoritzar el model d’atenció, informar amb transparència dels resultats obtinguts, contribuir a la identificació de marges de millora de l’atenció i suggerir als polítics, gestors i planificadors noves iniciatives per a la compra i la provisió de serveis, re-direccionant, si s’escau, l’enfocament.
Així doncs, l’objectiu de l’avaluació de resultats és garantir l’acompliment dels objectius i acords establerts, amb la finalitat última d’avançar en la millora de la qualitat de l’atenció a les persones amb un enfocament de quàdruple finalitat:
- Millorar els resultats de salut i benestar de la població. Això inclou indicadors d’impacte en morbimortalitat, el control d’algunes malalties cròniques, així com, en resultats esperats de bona atenció i de millora de la qualitat de vida diferents moments evolutius de les persones ateses.
- Millorar l’eficiència i garantir la sostenibilitat del sistema social i sanitari, a través de l’adequació en el cost de l’atenció i la utilització dels serveis de la població atesa.
- Millorar l’experiència d’atenció de les persones i les seves famílies.
- Millorar l’experiència dels professionals en la prestació de l’atenció.
És clau en un futur proper el màxim compromís per poder desenvolupar una atenció integrada vertical (dintre del sistema de salut entre els centres hospitalaris, d’atenció intermèdia i atenció primària de salut, però també entre els serveis socials bàsics i els especialitzats) i una atenció integrada horitzontal (entre el sistema de salut i el de serveis socials) basat en aportar una atenció global, integral i integrada basada en pràctiques de valor especialment a col·lectius de persones especialment vulnerables, amb necessitats complexes a Catalunya que superi aquest entorn VUCA i elimini d’una vegada per totes aquells sostres de vidre que impedeixen estar a l’alçada d’altres països.
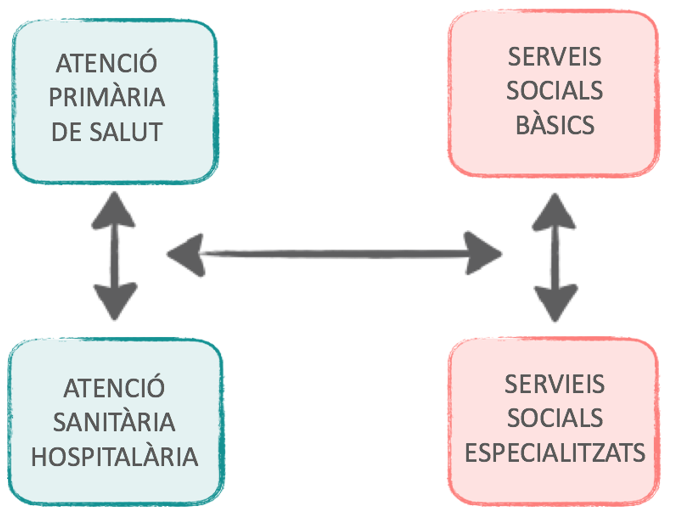
Figura 3. Conceptualització atenció integrada horitzontal i vertical. Font: Amblàs, Contel i Santaeugènia. Pla Atenció Integrada Social i Sanitària (PAISS)
Finalment, recordar que:
- L’atenció integrada no és una finalitat en si mateixa (no té sentit si només es planteja com un mitjà de racionalització de recursos), sinó un sistema facilitador de l’atenció centrada en la persona, on els professionals vetllen per assolir els resultats percebuts com a valuosos per la pròpia persona i les seves necessitats.
- No existeix una única o “millor” forma d’integrar o d’assolir els objectius de la integració, sinó camins diferents d’acord amb les característiques i particularitats de cada territori.
- Per tant, el punt de partida de la integració no ha de ser obligatòriament un model organitzatiu amb un disseny predeterminat “de dalt a baix”, sinó sobretot un model de prestació de serveis pensat per millorar l’atenció a les persones.
- L’atenció integrada no té perquè ser sinònim de fusió dels diferents sistemes o organitzacions. Més enllà dels processos d’integració organitzativa, la literatura avala la creació d’entorns o ecosistemes de pràctiques col·laboratives entre les diferents parts.
Referències
Baxter S, Johnson M, Chambers D, Sutton A, Goyder E, Booth A. The effects of integrated care: a systematic review of UK and international evidence. BMC health services research. 2018 Dec;18(1):1-3.
Brown B, Stiehm JH. The US Army War College: Military Education in a Democracy. Naval War College Review. 2003;56(2):20.
Busse, R., Blümel, M., Scheller-Kreinsen, D. & Zentner, A. Tackling chronic disease in Europe: Strategies, interventions and challenges. Observatory Studies Series 20, (2010).
Grone O, Garcia-Barbero M. Integrated care: a position paper of the WHO European Office for Integrated Health Care Services. Int J Integr Care. 2001;1:e21.
Kodner DL. Whole-system approaches to health and social care partnerships for the frail elderly: an exploration of North American models and lessons. Health Soc Care Community. 2006;14(5):384-90.
Mate, K. S. & Compton-Phillips, A. L. The Antidote to Fragmented Health Care. Hardvard Bussines Review (2014).
Ouwens M, Wollersheim H, Hermens R, Hulscher M, Grol R. Integrated care programmes for chronically ill patients: a review of systematic reviews. International journal for quality in health care. Int J Qual Health Care. 2005;17(2):141-6.
Foto de Giorgio Trovato
