
Clayton Christensen dice que si se quiere ser eficiente hay que ofrecer servicios lo más cerca posible de donde se produce la necesidad. Michael Porter y Thomas Lee, por su parte, defienden la creación de unidades de práctica integrada (IPU), mientras que los de Corporate Rebels afirman que los proyectos atractivos lo son por el compromiso de los profesionales y no por la estructura jerárquica de mando. Pues bien, para empezar el nuevo curso, he preparado un post contrario al statu quo de los organigramas de los hospitales y, por este motivo, he elegido esas tres referencias que, desde varios puntos de vista, apuntan contra el centralismo, el corporativismo y la jerarquización que desprenden los servicios médicos actuales, anclados en una visión más propia del siglo pasado que de la exigente complejidad de los problemas de salud de hoy.
Unidades funcionales transversales y colaborativas, un reto al alcance
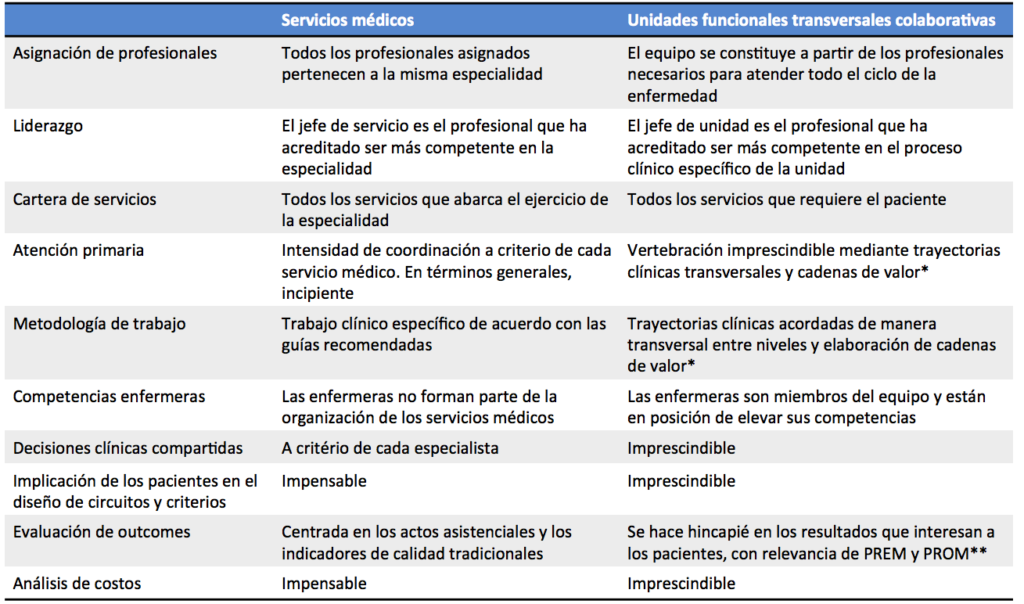
En un post reciente expliqué como se pueden adaptar las «integrated practice units (IPU)» de Porter y Lee a la realidad de un sistema nacional de salud como el nuestro, que dispone de una atención primaria bien implantada en el territorio y, por ello, he planteado que, para los procesos clínicos más frecuentes, se generen unidades funcionales transversales y colaborativas (UFTC), en las que la atención primaria sea el eje vertebrador, los equipos multidisciplinares especializados en cada uno de los procesos actúen de referentes hospitalarios únicos y los pacientes sean protagonistas, tanto en las decisiones clínicas como en la mejora de criterios y circuitos.
Los procesos clínicos transversales deben romper organigramas
En «Integrated Practice Units: A Playbook for Health Care Leaders» (2021), Porter y Lee ofrecen un manual digno de ser tenido en cuenta. Se trata de una propuesta que, una vez adaptada a nuestro entorno (recuérdese que nosotros tenemos una atención primaria vertebradora y los norteamericanos no), nos es muy útil para repensar el modelo vigente de los servicios médicos de los hospitales, en el sentido de quitarles poder para dárselo a los equipos multidisciplinarios responsables de ofrecer servicios integrados y continuados durante todo el ciclo de la enfermedad, los cuales deberían acabar convirtiéndose en referentes para los pacientes y para los equipos de atención primaria.
Los nuevos organigramas de los hospitales, en vez de estructurarse en servicios médicos para cada una de las especialidades reconocidas (Neurología, Digestivo u Oncología, por poner tres ejemplos), deberán definir unidades clínicas que agrupen en un solo equipo a todos los profesionales que se cree que los pacientes necesitarán a lo largo de la evolución de su enfermedad (esclerosis múltiple, enfermedad inflamatoria intestinal o cáncer de hígado, también por poner tres ejemplos). Estos equipos multidisciplinares (UFTC) se encargarán de ofrecer a sus pacientes todos los servicios requeridos: diagnósticos, hospitalización, hospital de día, terapéuticos, pero sobre todo coordinados con los otros niveles asistenciales: atención primaria, servicios intermedios y servicios sociales.
Los servicios médicos actuales, lejos de convertirse en UFTC
Los servicios médicos vigentes trabajan para los pacientes desde la perspectiva de su especialidad y, por ello, cuentan con los recursos que les son propios, lo que fomenta la fragmentación, especialmente cuando deben atender pacientes complejos y pluripatológicos. La mayoría de servicios médicos, conscientes de las necesidades de adaptación, han abierto unidades especializadas, pero siempre con la lógica de los límites de la especialidad, como por ejemplo las de hemodinámica, ictus o dolor, unidades que, a pesar de su efectividad, no hay que confundir con las UFTC (o IPU porterianas), ya que están lejos de las deseadas transversalidad y continuidad de servicios.
Cuadro diferencial entre servicios médicos y unidades funcionales transversales y colaborativas
FAQs de los nuevos organigramas basados en UFTC
- ¿Por qué UFTC y no IPU? Las IPU tienen lógica norteamericana, pero en nuestro entorno no se pueden diseñar al margen de la atención primaria, los servicios intermedios y los servicios sociales y, por ello, manteniendo la esencia de las IPU porterianas, he puesto el énfasis en los conceptos de funcionalidad, transversalidad y colaboración.
- ¿Dónde se adscribirán los profesionales de los hospitales? Cada profesional deberá estar adscrito, a tiempo total o parcial, a la UFTC que mejor se le ajuste de acuerdo con sus habilidades, dando por hecho que un profesional puede concurrir a más de una UFTC, si ello es razonable.
- ¿Quién se hará cargo de los pacientes inclasificables cuando requieran servicios de los hospitales? Ninguna casuística debería quedar fuera del nuevo modelo. Por tanto, deberá haber UFTC para pacientes pluripatológicos, pacientes clínicamente complejos, pacientes geriátricos frágiles en fases agudas, pacientes con enfermedades sistémicas, con enfermedades raras, etc.
- ¿Qué ocurre con los pacientes que van al hospital para una intervención programada? Para ellos o ellas deberá haber una «factory» especialmente diseñada para conseguir la mejor efectividad posible.
- ¿Qué lugar ocuparán los servicios diagnósticos, terapéuticos o de rehabilitación? Actuarán con criterios de «factory», más o menos como hacen ahora, para resolver eficientemente sus procesos específicos, pero además deberán desarrollar, más de lo que lo hacen ahora, estrategias de apoyo a las UFTC, con el objetivo de afinar las indicaciones y dar valor clínico a su actividad.
- ¿Qué pasará con los servicios médicos? Deberán dejar de ser órganos de gestión, una vez hayan transferido esta función a las UFTC, para convertirse en referentes académicos que deberán velar por el correcto ejercicio de su especialidad en las UFTC, por lo que los servicios médicos serán los responsables de designar cuáles de sus especialistas en concreto se destinarán a cada UTFC. Los servicios médicos también se ocuparán de la tutoría del programa MIR y de potenciar proyectos de investigación, muchos de ellos, evidentemente, en colaboración con las UFTC correspondientes.
- ¿Y las infraestructuras hospitalarias? Deberán cambiar drásticamente, debido a que las UFTC necesitarán espacios que respondan a las nuevas necesidades de atención integrada en un clima de trabajo multidisciplinar y de implicación de los pacientes. Tómese como ejemplo lo que hicieron en Dell Medical School en Texas donde aprovecharon los espacios destinados a salas de espera para hacer las reformas necesarias para las nuevas IPU.
Ha llegado la hora de dar un paso adelante en los organigramas de los hospitales: las unidades clínicas tienen que coger el timón, mientras que los servicios médicos deben dejar de ser órganos de gestión para pasar a ser referentes académicos.
Este artículo fue publicado originalmente el 20 de septiembre de 2021 en Avances en Gestión Clínica
Ilustración de Laura Varela
